Le 28 mars, la Caisse nationale d’assurance maladie (Cnam) a présenté les résultats 2023 de sa lutte contre les fraudes. Le renforcement de l’arsenal répressif, l’accélération des contrôles et un renforcement des moyens humains et techniques a permis de détecter et de stopper un montant record de 466 millions d’euros de fraudes à la Sécurité sociale.
Par Jean-Paul Briand
Le gouvernement avait tablé sur 380 millions d’euros à récupérer pour 2023. Avec 466 millions d’euros de fraudes détectées et stoppées, la Cnam a largement dépassé cet objectif annuel. Elle devrait facilement atteindre les 500 millions d’euros demandés par Gabriel Attal pour 2024. La fraude continue et augmente même. Le Premier ministre veut que la lutte anti-fraude s’accentue et récupère 2,4 milliards d’euros d’indus d’ici 2027. Cette somme est coquette mais reste modeste en comparaison avec le budget de la Sécurité sociale voté à 640 milliards d’euros pour 2024.
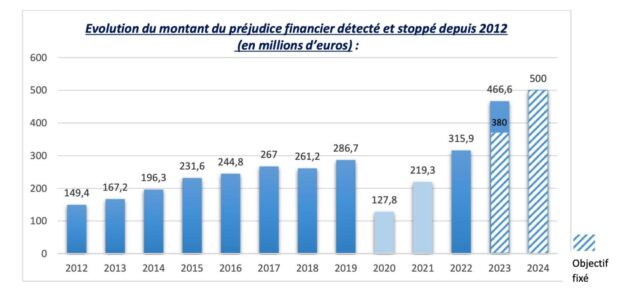
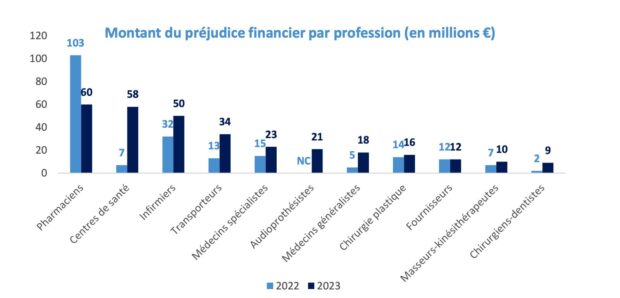
L’année 2023 a été particulièrement marquée par les campagnes de contrôle et d’enquête des centres de santé. Elle a abouti à 21 déconventionnements. Ainsi, en région Centre-Val de Loire, le centre d’ophtalmologie orléanais du réseau Alliance Vision a été sanctionné. Il est aujourd’hui définitivement fermé. Dans son compte-rendu, le directeur de la Cnam, Thomas Fatôme, a pointé les nouvelles pratiques délictuelles concernant les audioprothèses avec 21,3 millions d’euros de fraudes déjà détectés.
La vérification des arrêts maladie continuera, néanmoins les contrôles des offreurs de soins et de services en santé augmenteront car les sommes en jeu sont plus importantes. Les assurés sociaux trichent plus fréquemment mais en termes de montant des sommes, les chiffres démontrent que ce sont les acteurs en soins et en services, plus rarement fraudeurs, qui entraînent les plus gros préjudices financiers. Étonnamment, ce sont les pharmaciens qui remportent la palme…
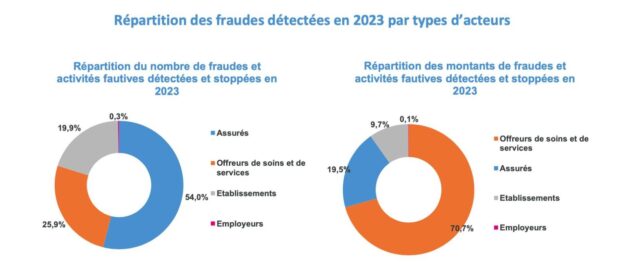
Internet et les réseaux informatiques sont de plus en plus utilisés par les fraudeurs à la Sécurité sociale (faux arrêts de travail, faux RIB, fraudes à l’identité, falsification de documents authentiques,…). Aussi en région des équipes de cyber-enquêteurs, dont une devrait bientôt opérer depuis Blois, se mettent en place afin d’enquêter dans le champ numérique.
Pour continuer à monter en puissance dans ce combat, l’Assurance-maladie a engagé plus de 1 500 agents dédiés à cette lutte anti-fraude car elle peut rapporter gros…
Plus d’infos autrement sur Magcentre : Une révolution du libéralisme médical se prépare